Hướng dẫn lập kế hoạch chăm sóc bệnh nhân sau mổ chi tiết
Lập kế hoạch chăm sóc bệnh nhân sau phẫu thuật – Vai trò quan trọng của điều dưỡng viên
Một ca phẫu thuật thành công không chỉ phụ thuộc vào tay nghề của bác sĩ, mà còn cần đến sự chăm sóc chu đáo, đúng cách sau mổ. Trong giai đoạn hậu phẫu, người bệnh có thể gặp nhiều vấn đề như:
Biến chứng sau mổ
Nhiễm trùng vết mổ
Rối loạn sinh lý (khó thở, tụt huyết áp, buồn nôn, mất ngủ...)
Đau đớn thể chất và tâm lý
Lúc này, điều dưỡng viên chính là người đồng hành sát sao nhất để hỗ trợ bệnh nhân phục hồi nhanh chóng, an toàn.
Lập kế hoạch chăm sóc sau mổ – kỹ năng bắt buộc trong ngành điều dưỡng
Một điều dưỡng viên chuyên nghiệp cần biết cách:
Theo dõi các chỉ số sinh tồn (mạch, huyết áp, nhịp thở...)
Nhận biết dấu hiệu bất thường sau mổ để xử lý kịp thời
Hướng dẫn bệnh nhân cách vận động nhẹ sau mổ
Chăm sóc vết mổ đúng quy trình
Động viên tinh thần, hỗ trợ tâm lý cho bệnh nhân
Vì vậy, việc lập kế hoạch chăm sóc cụ thể, chi tiết, phù hợp với từng bệnh nhân là vô cùng quan trọng – vừa giúp giảm biến chứng, vừa rút ngắn thời gian nằm viện.
AVT Group – Nơi đào tạo điều dưỡng viên chuyên nghiệp tại Đức
Tại Đức, điều dưỡng là một nghề được coi trọng, có mức thu nhập ổn định và cơ hội phát triển lâu dài. Khi du học nghề ngành điều dưỡng cùng AVT Group, bạn sẽ được:
Học tập kiến thức chuyên môn chuẩn châu Âu
Đào tạo thực hành kỹ năng chăm sóc bệnh nhân thực tế
Hướng dẫn lập kế hoạch chăm sóc bài bản từ các chuyên gia
Hỗ trợ ngôn ngữ, hồ sơ, visa – cho đến khi bạn vững vàng tại Đức
Nhận định và lập kế hoạch chăm sóc bệnh nhân sau phẫu thuật
Sau phẫu thuật, việc chăm sóc đúng cách không chỉ giúp người bệnh phục hồi nhanh chóng mà còn phòng ngừa các biến chứng nguy hiểm. Vì vậy, điều dưỡng viên cần thực hiện quy trình nhận định và lập kế hoạch chăm sóc một cách khoa học, chính xác.
1. Nhận định toàn diện tình trạng bệnh nhân
Trước khi tiến hành chăm sóc, điều dưỡng viên cần theo dõi và đánh giá kỹ lưỡng các chỉ số sau:
Hô hấp:
Tần số thở, biên độ hô hấp
Tình trạng thông khí, độ bão hòa oxy (SpO₂)
Dấu hiệu thiếu oxy, khó thở
Tuần hoàn:
Mạch, nhịp tim, huyết áp
Biểu hiện thiếu nước, dấu hiệu choáng
Áp lực tĩnh mạch trung ương (CVP)
Thần kinh:
Mức độ tỉnh táo: tỉnh táo, lơ mơ hay mê sâu
Dẫn lưu:
Kiểm tra loại, vị trí, màu sắc, số lượng dịch dẫn lưu
Đánh giá tình trạng hoạt động của hệ thống dẫn lưu
Vết mổ:
Quan sát vị trí, kích thước, tình trạng thấm dịch
Theo dõi dấu hiệu chảy máu, đau, nhiễm trùng
Tâm lý bệnh nhân:
Nhận diện trạng thái tâm lý: lo lắng, hoang mang hay ổn định, thoải mái
2. Lập kế hoạch chăm sóc bệnh nhân sau mổ
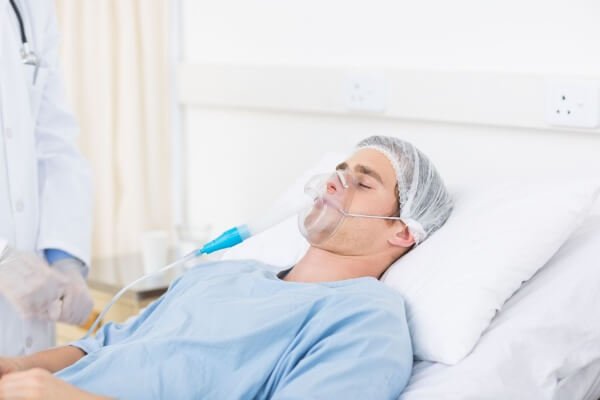
Tư thế nằm
Việc lựa chọn tư thế nằm thích hợp giúp tăng cường hô hấp, tuần hoàn và ngăn ngừa biến chứng:
Bệnh nhân còn hôn mê:
Đặt nằm nghiêng, đầu quay sang một bên để tránh sặc và giúp thoát dịch tiết.
Bệnh nhân nằm ngửa:
Có thể dùng gối mỏng kê dưới vai để đầu và cổ hơi ngửa ra sau.
Bệnh nhân tỉnh táo:
Nên cho nằm tư thế Fowler (nửa nằm nửa ngồi), giúp bệnh nhân dễ thở và cảm thấy thoải mái hơn.
Thở oxy
Một số bệnh nhân sau mổ có thể suy giảm hô hấp do:
Ảnh hưởng của gây mê
Đau sau mổ làm thở nông, chậm
Mất máu gây thiếu oxy mô
Trong những trường hợp này, cần bổ sung oxy kịp thời. Các phương pháp phổ biến:
Thở oxy qua mặt nạ
Ống thông mũi đơn
Ống thông mũi hai nòng
Liều lượng oxy nên được điều chỉnh từ 3–10 lít/phút, tùy theo chỉ định của bác sĩ và tình trạng thực tế.
Theo dõi dấu hiệu sinh tồn sau mổ
Việc theo dõi dấu hiệu sinh tồn đóng vai trò vô cùng quan trọng trong giai đoạn hậu phẫu, giúp phát hiện sớm các dấu hiệu bất thường và can thiệp kịp thời để bảo toàn tính mạng cho người bệnh.
Các chỉ số cần theo dõi bao gồm:
Mạch
Nhiệt độ cơ thể
Huyết áp
Nhịp thở
Tần suất theo dõi:
15–30 phút/lần trong vài giờ đầu sau phẫu thuật, cho đến khi bệnh nhân ổn định.
Sau đó, giảm xuống còn 1 giờ/lần, tùy theo chỉ định và tình trạng hồi phục.
Đặc biệt lưu ý:
Các dấu hiệu bất thường như: tụt huyết áp, nhịp tim nhanh, thở gấp, sốt cao hoặc mạch yếu... có thể là biểu hiện của:
Rối loạn hô hấp sau mổ
Chảy máu trong/ngoài vết mổ
Sốc do mất máu hoặc nhiễm trùng
Điều dưỡng viên cần xử lý khẩn cấp hoặc thông báo cho bác sĩ ngay khi phát hiện các bất thường này.
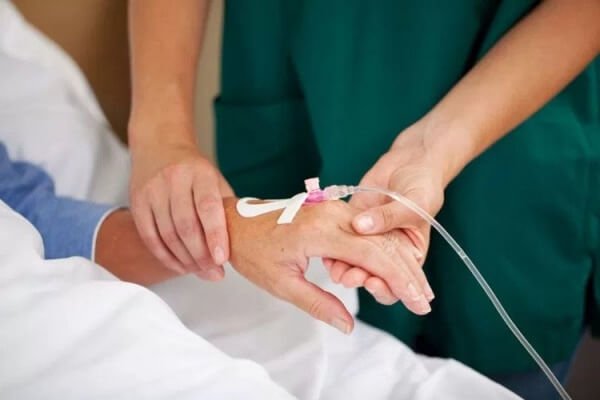
4. Truyền dịch sau mổ – Cân bằng dịch và điện giải
Sau phẫu thuật, truyền dịch tĩnh mạch giúp bù đắp lượng dịch mất đi trong mổ, duy trì huyết áp và đảm bảo chức năng tuần hoàn – thận.
Lượng dịch cần truyền:
Trung bình người lớn nặng khoảng 60kg cần khoảng 2000–2500ml dịch/ngày
Có thể tính theo công thức: 35–40ml/kg/ngày
Trong điều kiện thời tiết nóng hoặc bệnh nhân sốt cao, lượng dịch có thể tăng đến 3000ml/ngày
Các loại dung dịch thường dùng:
Tên dịch truyền Công dụng chính
Ringer Lactate Bù dịch, điện giải, hỗ trợ tuần hoàn
NaCl 0,9% Bù nước, điện giải, pha thuốc tiêm
Glucose 5%, 10% Bổ sung năng lượng nhanh qua đường tĩnh mạch
Cảnh báo quan trọng:
Không lạm dụng dung dịch NaCl 0,9% vì có thể gây tăng natri máu hoặc toan chuyển hóa nhẹ
Thận trọng khi dùng Glucose cho người có bệnh nền như tiểu đường, rối loạn chuyển hóa, tránh nguy cơ tăng đường huyết.
Lưu ý chuyên môn: Việc truyền dịch cần được thực hiện theo phác đồ điều trị của bác sĩ, điều dưỡng viên có vai trò theo dõi tốc độ, phản ứng truyền, và xử lý biến chứng nếu có.
Bạn có muốn mình tiếp tục viết phần “Chăm sóc dinh dưỡng, vệ sinh cá nhân, phòng ngừa biến chứng (nhiễm trùng, loét tì đè)” để hoàn chỉnh toàn bộ quy trình chăm sóc sau mổ không? Mình cũng có thể tóm tắt lại toàn bộ nội dung thành slide đào tạo hoặc brochure hướng nghiệp ngành điều dưỡng tại Đức nếu bạn cần.
5. Giảm đau sau mổ – Quản lý cơn đau hiệu quả
Đau sau mổ là phản ứng sinh lý tự nhiên nhưng nếu không kiểm soát tốt sẽ ảnh hưởng đến quá trình hồi phục, tâm lý người bệnh và nguy cơ biến chứng.
Vai trò của điều dưỡng viên:
Theo dõi mức độ đau bằng các thang đo như VAS (Visual Analog Scale)
Sử dụng thuốc giảm đau theo đúng y lệnh và thời điểm chỉ định
Các phương pháp thường được áp dụng:
Paracetamol, NSAIDs (nếu không chống chỉ định)
Thuốc giảm đau gây nghiện như Morphine: chỉ dùng khi thực sự cần thiết, có chỉ thị trực tiếp từ bác sĩ
Dùng thuốc đúng giờ (theo kế hoạch) thay vì chỉ sử dụng khi bệnh nhân kêu đau – giúp ổn định cảm giác đau, tránh đau bùng phát
Lưu ý: Theo dõi phản ứng phụ như buồn nôn, táo bón, suy hô hấp khi dùng opioids.
6. Hướng dẫn vận động – Ngăn ngừa biến chứng do bất động
Ngay sau phẫu thuật, bệnh nhân có nguy cơ cao gặp phải các biến chứng do nằm lâu như: viêm phổi, loét tì đè, tắc ruột, thuyên tắc mạch.
Trong 24 giờ đầu sau mổ:
Xoay trở bệnh nhân mỗi 30 phút/lần nếu người bệnh chưa tự di chuyển được
Hướng dẫn tập thở sâu, ho có kiểm soát để làm sạch đường thở
Khi tỉnh táo và vết mổ ổn định:
Tập cử động nhẹ tay chân trên giường
Vận động đi lại nhẹ nhàng trong phòng để phục hồi nhu động ruột, tăng tuần hoàn, phòng biến chứng huyết khối
Chú ý: Cần theo dõi tình trạng chóng mặt, hạ huyết áp tư thế khi lần đầu đứng dậy
7. Chăm sóc bài tiết – Đảm bảo chức năng thận và vệ sinh cá nhân
Việc đi tiểu sau mổ là dấu hiệu quan trọng của hồi phục, đặc biệt sau gây mê hoặc gây tê tủy sống.
Nếu có đặt ống thông tiểu:
Đảm bảo ống thông lưu thông tốt, không tắc nghẽn
Vệ sinh cơ quan sinh dục hàng ngày, đặc biệt ở nữ giới và bệnh nhân nằm lâu
Khuyến khích tiểu tiện tự nhiên càng sớm càng tốt:
Uống đủ nước nếu không có chống chỉ định
Sử dụng biện pháp kích thích bài niệu nhẹ nhàng:
Đắp ấm vùng hạ vị (cẩn thận tránh bỏng)
Tạo môi trường kín đáo, thoải mái cho bệnh nhân tiểu tiện
Theo dõi lượng nước tiểu:
Ghi lại số lượng, màu sắc, mùi mỗi ngày
Thông báo bác sĩ khi có dấu hiệu: tiểu ít, nước tiểu sẫm màu, có máu, mùi lạ
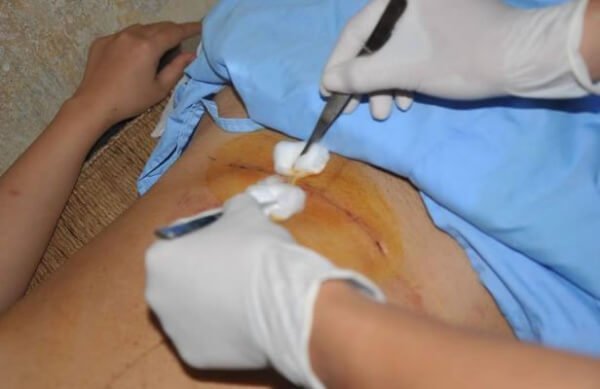
8. Chăm sóc vết mổ – Ngăn ngừa nhiễm trùng
Vết mổ là đường vào tiềm ẩn cho vi khuẩn, cần được chăm sóc đúng cách để tránh biến chứng.
Phân loại và chăm sóc:
Vết mổ sạch, khâu kín (khâu dưới da hoặc da dính tốt)
Không cần thay băng thường xuyên
Cắt chỉ sau 5–7 ngày, nếu người bệnh hồi phục tốt
Trường hợp người cao tuổi, dinh dưỡng kém hoặc vết mổ dài, cắt chỉ sau 10 ngày
Vết mổ hở, khâu thưa – có nguy cơ nhiễm trùng
Thường được để hở một phần để thoát dịch
Thay băng hàng ngày, theo dõi lượng dịch, màu sắc, mùi
Báo bác sĩ ngay nếu có các dấu hiệu:
Đỏ, sưng nóng quanh vết thương
Mủ vàng, mùi hôi
Đau tăng, sốt không rõ nguyên nhân
LẬP KẾ HOẠCH CHĂM SÓC BỆNH NHÂN SAU MỔ: ĐIỀU DƯỠNG VIÊN CẦN CHUẨN BỊ GÌ?
Một cuộc phẫu thuật thành công không chỉ phụ thuộc vào tay nghề của bác sĩ mà còn nằm ở quá trình chăm sóc hậu phẫu. Sau khi mổ, người bệnh có thể đối mặt với nhiều rủi ro như biến chứng, rối loạn sinh lý, nhiễm trùng, mất máu,... Vì thế, việc lập kế hoạch chăm sóc bệnh nhân sau mổ đóng vai trò cực kỳ quan trọng và đòi hỏi điều dưỡng viên phải thật cẩn trọng, giàu chuyên môn và kinh nghiệm.
Hãy cùng AVT Group tìm hiểu những nội dung quan trọng nhất trong kế hoạch chăm sóc người bệnh sau mổ:
1. NHẬN ĐỊNH TÌNH TRẠNG NGƯỜI BỆNH
Trước tiên, điều dưỡng viên cần đánh giá tình trạng bệnh nhân theo các tiêu chí:
Hô hấp: Tần số, biên độ, độ bão hòa oxy, tình trạng khó thở…
Tuần hoàn: Mạch, huyết áp, nhịp tim, dấu hiệu choáng…
Thần kinh: Tỉnh hay mê, phản xạ thần kinh.
Dẫn lưu: Vị trí – loại – số lượng – màu sắc dịch.
Vết mổ: Thấm dịch, chảy máu, đau, dấu hiệu nhiễm trùng…
Tâm lý: Người bệnh lo lắng hay ổn định.
2. CÁC NỘI DUNG CHĂM SÓC SAU MỔ
Tư thế nằm
Nếu bệnh nhân còn mê: đặt nằm nghiêng hoặc ngửa đầu ngửa nhẹ.
Nếu tỉnh táo: cho nằm tư thế Fowler giúp dễ thở, thư giãn.
Thở oxy
Khi có dấu hiệu thiếu oxy: cung cấp oxy 3–10l/phút qua mặt nạ hoặc ống thông mũi đơn/hai nòng.
Theo dõi dấu hiệu sinh tồn
Đo mạch, huyết áp, nhịp thở mỗi 15–30 phút/lần đến khi ổn định.
Sau đó theo dõi mỗi giờ, đặc biệt khi có dấu hiệu bất thường như khó thở, chảy máu...
Truyền dịch
Trung bình người lớn 60kg cần 2000–2500ml/ngày.
Dung dịch dùng thường là: Ringer Lactate, NaCl 0.9%, Glucose 5–10% (cẩn trọng liều lượng Glucose, NaCl).
3. GIẢM ĐAU – VẬN ĐỘNG – BÀI TIẾT
Giảm đau
Dùng thuốc theo y lệnh, có thể Morphine nếu đau nhiều.
Dùng thuốc theo giờ, không chờ đau mới dùng.
Vận động
Xoay trở mỗi 30 phút khi chưa tỉnh hẳn.
Tập thở sâu, cử động chân tay sớm để tránh viêm phổi, tắc ruột.
Khi có thể: đi lại trong phạm vi phòng.
Bài tiết nước tiểu
Nếu đặt thông tiểu: theo dõi, vệ sinh sạch, rút sớm.
Hạn chế thông tiểu quá mức – ưu tiên tiểu tự nhiên (đắp ấm, tạo cảm giác kín đáo).
4. CHĂM SÓC VẾT MỔ
Các trường hợp cụ thể:
Khâu kín da: không thay băng, cắt chỉ sau 5–7 ngày (hoặc lâu hơn nếu vết dài, máu nuôi kém).
Khâu thưa/để hở: chăm sóc hằng ngày, thấm dịch và theo dõi sát sao.
Khâu bằng chỉ thép: thay băng mỗi ngày, cắt chỉ sau 14–20 ngày.
Vết mổ chảy máu: băng ép tạm thời – báo bác sĩ ngay.
Vết mổ nhiễm trùng: mở băng, báo bác sĩ, xử lý dịch mủ.
5. CHĂM SÓC ỐNG DẪN LƯU
Theo dõi mỗi 1–2 giờ.
Hướng dẫn bệnh nhân kẹp ống khi xoay người, đi lại.
Giữ vệ sinh, tránh nhiễm khuẩn.
Báo bác sĩ rút ống khi không còn dịch.
6. CHẾ ĐỘ ĂN
Sau mổ: không ăn uống ngay, truyền dịch là chính.
Sau 6 giờ: có thể cho uống nước ít (5–10ml).
Nếu không mổ tiêu hóa: ăn cháo, sữa từ ngày 2 trở đi.
Nếu có mổ đường tiêu hóa: chờ trung tiện mới được ăn.
Về AVT Group: avt.edu.vn
Tìm hiểu thêm về du học nghề đức: https://avt.edu.vn/du-hoc-nghe-tai-duc



Nhận xét
Đăng nhận xét